25/02/2022
La lucha contra el cáncer ha entrado en una nueva era, una donde la estrategia no es solo atacar directamente a las células malignas, sino también despertar y potenciar al guardián más poderoso de nuestro cuerpo: el sistema inmunitario. En el corazón de esta revolución se encuentra la inmunoterapia, y más específicamente, una clase de medicamentos conocidos como inhibidores de puntos de control inmunitario. Estos fármacos, que actúan sobre vías como la de PD-1/PD-L1, están reescribiendo los pronósticos para muchos tipos de tumores y ofreciendo una nueva esperanza a pacientes en todo el mundo.
- El Sistema Inmunitario: Nuestro Ejército Defensor
- Puntos de Control Inmunitario: Los Frenos del Sistema
- La Vía PD-1/PD-L1: El Escudo Maestro del Cáncer
- Inmunoterapia: Liberando los Frenos para Atacar el Tumor
- Tabla Comparativa de Medicamentos Principales
- Efectos Secundarios: Cuando el Sistema Inmunitario se Sobreactiva
- El Futuro: Terapias Combinadas y Biomarcadores
- Preguntas Frecuentes (FAQ)
El Sistema Inmunitario: Nuestro Ejército Defensor
Para comprender cómo funciona esta terapia, primero debemos entender a nuestro sistema inmunitario. Pensemos en él como un ejército increíblemente sofisticado, compuesto por diferentes tipos de células, entre las que destacan las células T. Estas células son como los soldados de élite, patrullando constantemente nuestro cuerpo en busca de invasores como virus, bacterias y, crucialmente, células que se han vuelto cancerosas. Una de sus funciones más importantes es la capacidad de diferenciar entre las células sanas del propio cuerpo (lo "propio") y las células que son una amenaza (lo "ajeno"). Sin embargo, este sistema de reconocimiento no es perfecto y, a veces, las células cancerosas desarrollan astutos mecanismos de camuflaje para pasar desapercibidas.
Puntos de Control Inmunitario: Los Frenos del Sistema
Para evitar que nuestro ejército inmunitario ataque por error a las células sanas, existen unos mecanismos de seguridad llamados "puntos de control inmunitario" o checkpoints. Estos son proteínas presentes en la superficie de las células inmunitarias que actúan como interruptores o frenos. Cuando se activan, le dicen a la célula T que se detenga y no ataque. Es un sistema de equilibrio fundamental para mantener la autotolerancia y prevenir enfermedades autoinmunes. El problema surge cuando las células cancerosas aprenden a manipular estos frenos en su propio beneficio, creando un escudo que las protege del ataque inmunitario.
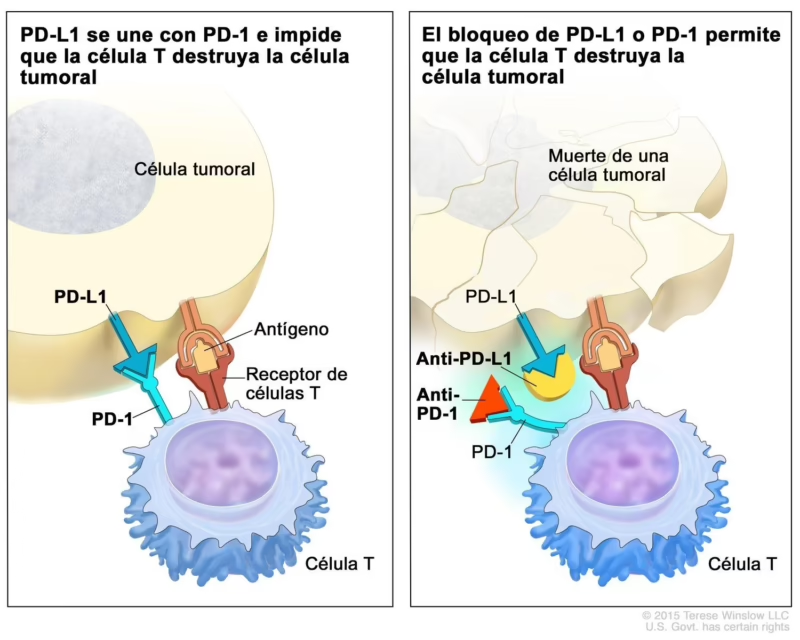
La Vía PD-1/PD-L1: El Escudo Maestro del Cáncer
Una de las interacciones de punto de control más estudiadas y relevantes en oncología es la vía PD-1/PD-L1. Analicemos sus componentes:
- PD-1 (Proteína de Muerte Programada 1): Es una proteína receptora que se encuentra en la superficie de las células T activadas. Funciona como el "pedal de freno" del sistema inmunitario.
- PD-L1 (Ligando 1 de Muerte Programada 1): Es la proteína que se une a PD-1 para "pisar el freno". Se encuentra en algunas células sanas del cuerpo para protegerlas, pero, de manera alarmante, muchas células cancerosas expresan grandes cantidades de PD-L1 en su superficie.
Cuando una célula T se acerca a una célula cancerosa que tiene mucha PD-L1, la proteína PD-L1 se une al receptor PD-1 de la célula T. Esta unión envía una señal de "alto", desactivando la célula T y evitando que ataque y destruya al tumor. Es un mecanismo de evasión inmune increíblemente eficaz que permite al cáncer crecer y propagarse sin ser molestado por las defensas del cuerpo. Este estado de desactivación de las células T a menudo se denomina "agotamiento celular".
Inmunoterapia: Liberando los Frenos para Atacar el Tumor
Aquí es donde entra en juego la genialidad de los inhibidores de puntos de control. Estos medicamentos son anticuerpos monoclonales, proteínas de laboratorio diseñadas para un objetivo muy específico. En lugar de atacar directamente al cáncer como la quimioterapia, su función es bloquear la interacción entre PD-1 y PD-L1. Al hacerlo, liberan el freno de las células T, permitiendo que estas reconozcan y ataquen a las células tumorales de manera efectiva. Básicamente, le quitan el disfraz al cáncer y le recuerdan al sistema inmunitario cuál es su trabajo.
Tipos de Inhibidores de la Vía PD-1/PD-L1
Existen dos estrategias principales para bloquear esta vía:
- Inhibidores de PD-1: Estos fármacos se unen directamente a la proteína PD-1 en las células T, impidiendo que la PD-L1 de la célula cancerosa pueda interactuar con ella. Es como poner una cubierta sobre el pedal de freno. Algunos de los medicamentos más conocidos en esta categoría son:
- Pembrolizumab (Keytruda)
- Nivolumab (Opdivo)
- Cemiplimab (Libtayo)
- Inhibidores de PD-L1: Estos medicamentos se unen a la proteína PD-L1 en las células tumorales (y otras células), impidiendo que esta pueda "pisar el freno" de la célula T. Es como cortar el cable que va al freno. Medicamentos en esta categoría incluyen:
- Atezolizumab (Tecentriq)
- Avelumab (Bavencio)
- Durvalumab (Imfinzi)
Aunque el objetivo final es el mismo, la elección entre un inhibidor de PD-1 o uno de PD-L1 puede depender del tipo de cáncer, las características del paciente y las aprobaciones regulatorias específicas.
Otros Puntos de Control Relevantes
La vía PD-1/PD-L1 no es la única. Otros puntos de control importantes que también son objetivos terapéuticos incluyen:
- CTLA-4: Otro freno crucial en las células T. Medicamentos como Ipilimumab (Yervoy) bloquean CTLA-4 y a menudo se usan en combinación con inhibidores de PD-1 para un efecto sinérgico.
- LAG-3: Un punto de control más reciente que también contribuye al agotamiento de las células T. El Relatlimab es un inhibidor de LAG-3 que se administra en combinación con Nivolumab.
Tabla Comparativa de Medicamentos Principales
| Nombre Genérico (Marca) | Objetivo | Algunos Cánceres Tratados |
|---|---|---|
| Pembrolizumab (Keytruda) | PD-1 | Melanoma, Cáncer de Pulmón (NSCLC), Cáncer de Cabeza y Cuello, Linfoma de Hodgkin, Cáncer Urotelial |
| Nivolumab (Opdivo) | PD-1 | Melanoma, Cáncer de Pulmón (NSCLC), Cáncer de Riñón, Carcinoma Hepatocelular, Linfoma de Hodgkin |
| Atezolizumab (Tecentriq) | PD-L1 | Cáncer Urotelial, Cáncer de Pulmón (NSCLC), Cáncer de Mama Triple Negativo, Carcinoma Hepatocelular |
| Ipilimumab (Yervoy) | CTLA-4 | Melanoma, Cáncer de Riñón (en combinación), Cáncer de Pulmón (en combinación) |
Efectos Secundarios: Cuando el Sistema Inmunitario se Sobreactiva
Liberar los frenos del sistema inmunitario es una estrategia poderosa, pero no está exenta de riesgos. Al potenciar la respuesta inmune, a veces el sistema puede empezar a atacar por error a los tejidos y órganos sanos del cuerpo, causando lo que se conoce como "eventos adversos relacionados con el sistema inmunitario" o reacciones autoinmunes. Es crucial que los pacientes informen a su equipo médico sobre cualquier síntoma nuevo de inmediato.
Los efectos secundarios comunes incluyen:
- Fatiga y cansancio
- Erupciones cutáneas y picazón
- Diarrea o colitis (inflamación del colon)
- Náuseas y pérdida de apetito
- Dolor en músculos y articulaciones
Aunque menos frecuentes, pueden ocurrir efectos secundarios más graves que afecten a órganos vitales como los pulmones (neumonitis), el hígado (hepatitis), los riñones (nefritis) o las glándulas hormonales (tiroiditis, hipofisitis). El manejo de estos efectos secundarios, a menudo con corticosteroides para suprimir la respuesta inmune, es una parte fundamental del tratamiento.
El Futuro: Terapias Combinadas y Biomarcadores
La investigación no se detiene. Uno de los campos más prometedores es el de las terapias combinadas. Se está demostrando que combinar diferentes inhibidores de puntos de control (por ejemplo, anti-PD-1 + anti-CTLA-4) o unirlos con quimioterapia, radioterapia o terapias dirigidas puede mejorar significativamente las tasas de respuesta. La idea es atacar el cáncer desde múltiples frentes y transformar tumores "fríos" (con poca actividad inmune) en tumores "calientes" (infiltrados por células inmunes activas).
Además, la identificación de biomarcadores predictivos, como la propia expresión de PD-L1 en el tumor, ayuda a seleccionar a los pacientes que tienen más probabilidades de beneficiarse de estas terapias, avanzando hacia una oncología cada vez más personalizada.
Preguntas Frecuentes (FAQ)
¿La inmunoterapia es un tipo de quimioterapia?
No. Son completamente diferentes. La quimioterapia utiliza fármacos para matar directamente a las células que se dividen rápidamente, tanto cancerosas como sanas. La inmunoterapia, en cambio, no ataca directamente al tumor, sino que estimula al propio sistema inmunitario del paciente para que lo haga.
¿Todos los tipos de cáncer se pueden tratar con inhibidores de PD-1/PD-L1?
No todos. Estos medicamentos están aprobados para una lista creciente pero específica de tipos de cáncer. La decisión de usarlos depende del tipo de tumor, su estadio, la presencia de biomarcadores como la expresión de PD-L1 y el historial de tratamientos previos del paciente.
¿Cómo se administran estos medicamentos?
Generalmente, se administran por vía intravenosa (IV) en un hospital o centro de tratamiento, en ciclos que pueden ser cada dos, tres, cuatro o seis semanas, dependiendo del fármaco y el protocolo específico.
¿Los efectos secundarios son permanentes?
La mayoría de los efectos secundarios son manejables y reversibles una vez que se tratan adecuadamente. Sin embargo, en algunos casos, especialmente cuando se afectan las glándulas hormonales, el daño puede ser permanente y requerir terapia de reemplazo hormonal de por vida. La comunicación constante con el equipo médico es esencial.
Si quieres conocer otros artículos parecidos a Inhibidores PD-L1: Revolución en el Cáncer puedes visitar la categoría Automovilismo.
